Propiedades y efectos de los anestésicos por inhalación
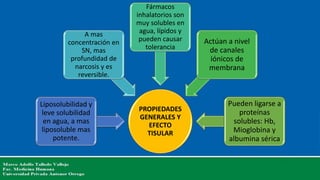
- 1. PROPIEDADES GENERALES Y EFECTO TISULAR Liposolubilidad y leve solubilidad en agua, a mas liposoluble mas potente. A mas concentración en SN, mas profundidad de narcosis y es reversible. Fármacos inhalatorios son muy solubles en agua, lípidos y pueden causar tolerancia Actúan a nivel de canales iónicos de membrana Pueden ligarse a proteínas solubles: Hb, Mioglobina y albumina sérica
- 2. CARACTERES COMUNES DE LA TÉCNICA POR INHALACIÓN Aparato de deposito de gas o vapor anestésico y Fuente de oxigeno y medio de eliminación de CO2 Vaporizador para líquidos volátiles
- 3. CLASIFICACIÓN DE LAS TÉCNICAS POR INHALACIÓN La comunicación o acceso del aparato respiratorio a la atmósfera en inspiración, expiración o ambas. Utilizar reinhalación o no hacerlo Emplear un depósito o no emplearlo.
- 5. CLASIFICACIÓN DE LOS SISTEMAS DE INHALACIÓN • SISTEMAS SEMICERRADOS: • A. Método de reinhalación • B. Método de reinhalación parcial SISTEMAS ABIERTOS: A. Sistema a goteo abierto B. Método gravitatorio C. Método de insuflación D. Tubo en T de aire con brazo respiratorio. SISTEMAS SEMIABIERTOS: A. Goteo semiabierto B. Tubo en T de aire con brazo Respiratorio. C. Modificaciones de Tubo en T: De Magill De Rees o Mapelson De Baraka SISTEMAS CERRADOS: A. Método de vaivén ( reinhalación y sist. de absorción) B. Método de circuito (reinhalación y sist. de absorción)
- 6. MAGILL - Poca resistencia a la respiración - Válvula de descarga cerca de la boca - Enfría al paciente - Gasto: 150- 300 ml/kg/min - 5-15 kg Gases frescos Paciente
- 7. SISTEMAS SEMICERRADOS • Circular - Sistema más complejo - Mayor resistencia a la respiración: . Presenta válvulas (inspiratoria e espiratoria) y sistema de eliminación de CO2 - Menor gasto (reutilización gases) - Mantiene temperatura paciente - 20- 50 ml/kg/min - > 15 kg
- 9. CAPTACIÓN DISTRIBUCIÓN Y ELIMINACIÓN DE LOS ANESTÉSICOS POR INHALACIÓN
- 11. GAS PROVENIENTE DE MAQUINA DE ANESTESIA GAS EN PULMONES: ALVEOLOS: MAC GAS EN SANGRE GAS EN CEREBRO Y OTROS TEJIDOS: GRASA ANESTESIA MAC (CAM) mínimum Anesthetic concentration : Concentración alveolar mínima necesaria para evitar los movimientos a los estímulos dolorosos A > MAC – > + potencia de anestésico
- 12. CONCENTRACION ALVEOLAR MINIMA EN O2
- 13. FACTORES QUE MODICAN EL MAC: 1. La edad: Ejemplo: el MAC para el halothano disminuye con la edad, desde una máxima de 1.08 en lactantes a una mínima de 0.64 en el octavo decenio de vida. 2. Temperatura: al aumentar la temperatura, aumenta el MAC 3. Morfina: la premedicación con morfina disminuye la dosis necesaria de anestésicos y el MAC disminuye en 7 – 10% 4. Mezclas anestésicas (Halothano + N2O)
- 14. LA PENETRACION DE FARMACOS EN EL SISTEMA NERVIOSO. Depende de: Tamaño molecular Configuración esférica Liposolubilidad Unión a proteínas Constante de ionización
- 15. ELIMINACIÓN DEL FÁRMACO DEL SNC: Filtración sencilla a través de las vellosidades aracnoideas. Por difusión siguiendo la barrera sangre – cerebro o la barrera sangre – LCR. Mecanismo de transporte activo por la barrera sangre cerebro .
- 16. ELIMINACIÓN DE LOS GASES. El 20% del gas anestésico sufre biotransformación a nivel hepatorrenal plasmático. El 80% se elimina por los pulmones
Editor's Notes
- A. Los anestésicos generales más potentes son muy solubles en lípidos. B. El fármaco debe ser algo soluble en agua para llegar a las células C. Si es alta la razón lípidos-solubilidad en agua aumenta la potencia, lo que explica la acumulación preferente en el tejido nervioso. D. La profundidad de la narcosis depende de la concentración del anestésico en el tejido nervioso, especialmente en el cerebro. E. Al eliminar los anestésicos se recuperan los caracteres normales de la célula F. Los fármacos por Inhalación tienen gran solubilidad en agua y lípidos. G. Fármacos que pueden disminuir la actividad celular, pueden dar origen a tolerancia H. Los anestésicos inhalatorios actúan en último termino sobre proteínas específicas de la membrana.que permiten la translocación de iones durante la excitación de dicha membrana. I. Se han identificado con claridad lugares de unión para los anestésicos en varias proteínas solubles, entre ellas hemoglobina, mioglobina, y albúmina sérica.
- 1) Fuente de oxigeno. 2) Medio de eliminación de bióxido de carbono 3) Aparato para depósito de gas o vapor anestésico 4) Vaporizador para los anestésicos líquidos volátiles.
- 1) Emplear un depósito o no emplearlo. 2) Utilizar reinhalación o no hacerlo 3) La comunicación o acceso del aparato respiratorio a la atmósfera en inspiración, expiración o ambas. Con estas bases, podemos definir cuatro técnicas de Inhalación conforme observamos en el siguiente cuadro:
- 1. La inhalación de fármacos anestésicos produce una anestesia profunda que depende de la presión parcial del anestésico dentro del cerebro. Los cambios en las mezclas de gases inspirados conducen a cambios de las presiones parciales en los alvéolos, en la sangre arterial y en el cerebro. 2. Cuando la presión parcial de un gas anestésico es mayor en la sangre arterial que en el cerebro, entonces el gas penetra en él y produce una anestesia mas profunda. Lo contrario ocurre cuando la presión parcial en la sangre arterial es menor que en el cerebro. 3. La presión parcial de un gas en el cerebro tiende siempre al equilibrio con el gas en la sangre arterial. 4. La absorción y distribución de gases y vapores anestésicos en el cerebro depende de las contracciones del fármaco inspirado y de factores respiratorios, circulatorios y físicos. 5. Las leyes generales que rigen la difusión, solubilidad e interrelaciones de volumen, presión y temperatura se aplican a los gases y vapores anestésicos. 6. Concentración alveolar mínima: MAC (CAM) mínimum Anesthetic concentration : Concentración alveolar mínima necesaria para evitar los movimientos a los estímulos dolorosos EL término introducido por Eger y Saidman en 1,964 hizo posible comprender la cantidad de un anestésico dentro del alvéolo que era necesaria para producir la depresión del sistema nervioso. Esto último por tanto, es una medida del efecto anestésico. El MAC se utiliza cuando es necesario comparar la potencia y la dosis entre los agentes anestésicos inhalatorios .Cada agente inhalatorio posee un MAC determinado, lo cual permite apreciar cuan potente es un anestésico y su relación con los demás. Cada uno de los porcentajes manifiesta que a menor valor del MAC, mayor será la potencia de un anestésico.
- Halothano 0.75 Isofluorano 1.15 Enfluorane 1.70 Sevofluorane 2.00 Desfluorano 6.00 Oxido Nitroso 104.00
- 1. La edad: Ejemplo: el MAC para el halothano disminuye con la edad, desde una máxima de 1.08 en lactantes a una mínima de 0.64 en el octavo decenio de vida. 2. Temperatura: al aumentar la temperatura, aumenta el MAC 3. Morfina: la premedicación con morfina disminuye la dosis necesaria de anestésicos y el MAC disminuye en 7 – 10% 4. Mezclas anestésicas (Halothano + N2O)
- Depende de: Tamaño molecular Configuración esférica. Liposolubilidad Unión a proteínas Constante de ionización
- Sigue 3 vías: 1. Filtración sencilla a través de las vellosidades aracnoideas. Ello depende de la velocidad o índice de drenaje del SNC en la zona vellosa 2. Por difusión siguiendo la barrera sangre – cerebro o la barrera sangre – líquido cefalorraquideo. Ello depende de su solubilidad en líquidos y del grado en que el fármaco no está ionizado. Esta ruta siguen los fármacos solubles en líquidos. Los fármacos ingresan a los lechos capilares que drenan las porciones celulares del cerebro o llegan al drenaje venoso del sistema ventricular de líquido cefaloraquideo. 3. Mecanismo de transporte activo por la barrera sangre cerebro en donde se requiere energía.
